Лечение диабетической ретинопатии
Определение
Диабетическая ретинопатия и диабетический макулярный отек являются одними из ведущих причин снижения зрения и слепоты среди трудоспособного населения.
Это специфические осложнения сахарного диабета с поражением сосудов и сетчатки глаза.
Факторы риска развития диабетической ретинопатии у пациентов:
- длительность заболевания сахарным диабетом;
- низкий уровень «контроля» над заболеванием (компенсации заболевания)
- вредные привычки – курение, употребление алкогольных напитков;
- другие осложнения сахарного диабета (поражение почек, нейропатия);
- другими нарушения обмена веществ и артериальная гипертония.
Признаки недостаточной компенсации сахарного диабета:
- отсутствие регулярного контроля за уровнем сахара крови;
- нерегулярная терапия заболевания, отсутствие регулярного наблюдения эндокринологом;
- частые и резкие перепады уровня сахара крови;
- частые снижения уровня сахара с негативными симптомами (гипогликемии);
- высокий уровень гликированного гемоглобина крови (HbA1c).
Причины
Причиной развития диабетической ретинопатии является хроническое нарушение обмена веществ, которое приводит к повреждению и нарушению функции сосудов сетчатки. Ретинопатия развивается стадийно, в то время как диабетический макулярный отек может появиться на любой стадии процесса.
Осложения
К осложнениям диабетической ретинопатии относят формирование новообразованных сосудов (неоваскуляризация), развитие кровоизлияний в стекловидное тело (гемофтальм), развитие пролиферативных мембран на поверхности сетчатки с формированием ее тракционной отслойки, развитие нарушения кровоснабжения отдельных зон сетчатки (ишемия).
При сахарном диабете также страдают передние отделы глаза, его придаточный аппарат. Возможно развитие или ускорение процессов помутнения хрусталика (катаракта), формирование новообразованных сосудов радужной оболочки (рубеоз) и угла передней камеры глаза с развитием неоваскулярной глаукомы. Нередко страдают кровоснабжение и иннервация глаза: возможно развитие поражений нервов роговицы со снижением ее чувствительности, глазодвигательных нервов с нарушением подвижности глаза и опущением верхнего века (птоз) и иных осложнений.
Симптомы
Симптомы и признаки диабетической ретинопатии зависят от стадии его развития. Наиболее часто пациенты отмечают:
- снижение остроты центрального зрения (от незначительного до крайне выраженного);
- искажения зрения (искривление прямых линий – метаморфопсии; искажение восприятия размера объекта с его увеличением (макропсии) либо уменьшением (микропсии));
- появление «плавающих» помутнений и «тумана» в поле зрения (от единичный «точек» и «мушек» до плотной пелены);
- сужение границ и выпадение участков поля зрения.
Диабетическая ретинопатия – специфическое позднее осложнение сахарного диабета, имеющее стадийное течение.
Непролиферативная диабетическая ретинопатия – форма заболевания, при которой отсутствует рост новообразованных сосудов. Характеризуется наличием сосудистых изменений сетчатки:
- локальные изменения сосудистой стенки капилляров с ее мешкообразным выпячиванием – микроаневризмы;
- мелкие кровоизлияния в виде штрихов или крупных красных «точек, пятен» — микрогеморрагии;
- отложения липидов в ткани сетчатки – твердый экссудат;
- зоны нарушение кровоснабжения (микроинфаркты) во внутренних слоях сетчатки – ватообразные очаги;
- изменение вен сетчатки – извитой ход, полнокровние, чёткообразный ход, образование дополнительных петель;
- формирование сосудов, создающих обходные пути кровотока (шунтов) – интраретинальные микрососудистые аномалии (ИРМА).
Препролиферативная диабетическая ретинопатия – условно переходная фаза от непролиферативной формы к пролиферативной. Характеризуется наличием признаков, удовлетворяющих правилу «4-2-1»:
- множественные микрогеморрагии во всех 4 зонах (квадрантах) глазного дна;
- изменения вен хотя бы в 2 квадрантах;
- выраженные ИРМА хотя бы в 1 квадранте.
Пролиферативная диабетическая ретинопатия характеризуется, помимо описанных выше изменений, развитием новообразованных сосудов (неоваскуляризация) и мембран на поверхности сетчатки. Локализация, площадь неоваскуляризации и мембран, наличие сопутствующих состояний и осложнений характеризуют тяжесть заболевания и определяют тактику ведения пациента.
Новообразованные сосуды являются структурно и функционально неполноценными, не выполняют приспособительной роли (не обеспечивают восполнение дефицита кровоснабжения в зонах его дефицита), являются источником кровотечений и иных осложнений диабетической ратинопатии.
Течение диабетической ретинопатии
В отсутствие лечения диабетической ретинопатии проходит все указанные стадии с развитием осложнений, способных привести к полной слепоте.
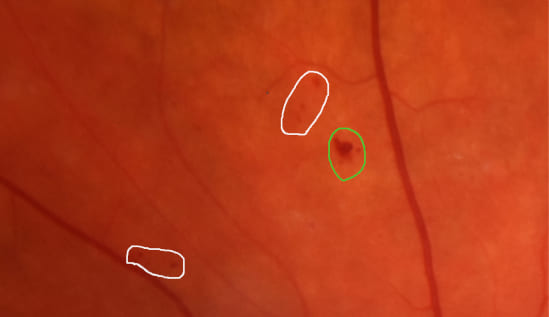
Микроаневримзмы (выделено белым) и микрогеморрагия (выделено зеленым) при диабетической ретинопатии. Материалы из архива ФГБНУ «НИИГБ» им. М.М. Краснова.
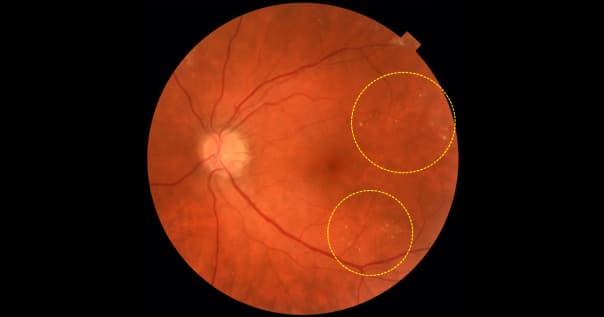
Мелкие желтые точки – отложения твердого экссудата при диабетической ретинопатии. Материалы из архива ФГБНУ «НИИГБ» им. М.М. Краснова.
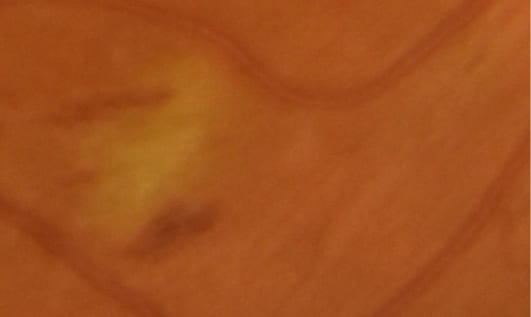
Зона микроинфаркта во внутернних слоях сетчатки, окруженная штриховыми микрогеморагиями – ватообразные очаги при диабетической ретинопатии. Материалы из архива ФГБНУ «НИИГБ» им. М.М. Краснова.
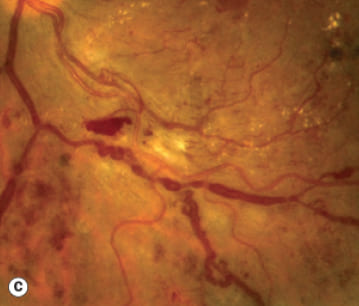
Полнокровие и четкообразные изменения вен при диабетической ретинопатии. Kanski’s Clinical Ophthalmology. A Systematic Approach. Ninth Edition. 2020, Elsevier Limited
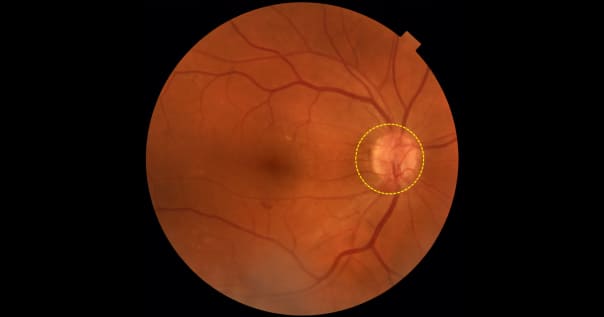
Новообразованные сосуды на диске зрительного нерва при пролиферативной диабетической ретинопатии. Материалы из архива ФГБНУ «НИИГБ» им. М.М. Краснова.
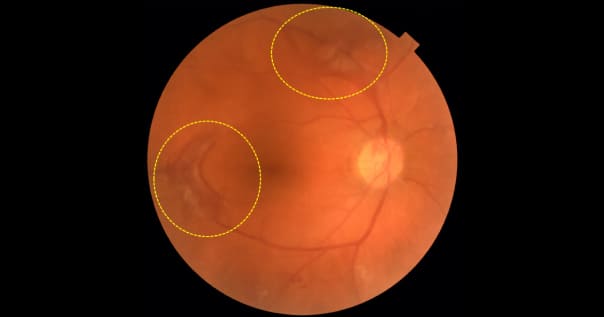
Новообразованные сосуды и мембраны в области сосудистых аркад при пролиферативной диабетической ретинопати. Материалы из архива ФГБНУ «НИИГБ» им. М.М. Краснова.
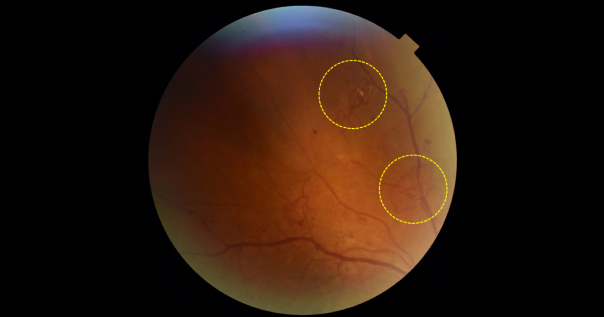
Большое количество новообразованных сосудов с нарушением кровоснабжения периферических отделов сетчатки при пролиферативной диабетической ретинопатии. Материалы из архива ФГБНУ «НИИГБ» им. М.М. Краснова.
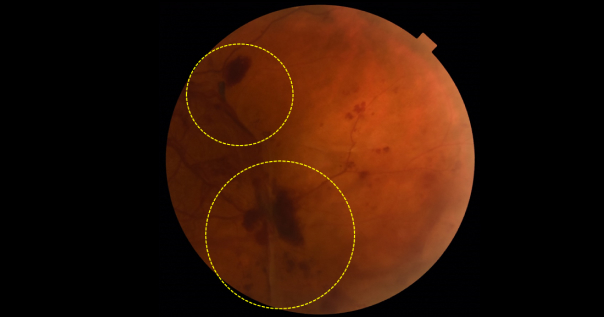
Большое количество новообразованных сосудов и мембран с нарушением кровоснабжения периферических отделов сетчатки при пролиферативной диабетической ретинопатии. Материалы из архива ФГБНУ «НИИГБ» им. М.М. Краснова.
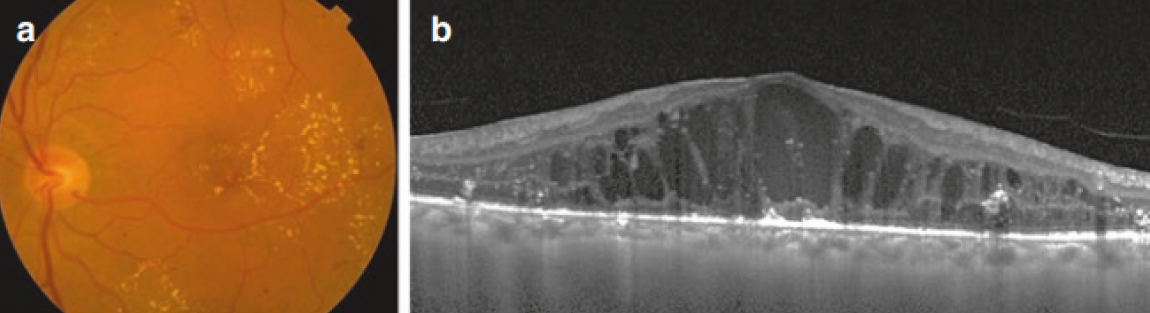
Диабетический макулярный отек. Фотография глазного дна м ОКТ. Bandello, Francesco, et al. «Diabetic macular edema.» Clinical Strategies in the Management of Diabetic Retinopathy: A step-by-step Guide for Ophthalmologists (2019): 97-183.
Диагностика диабетической ретинопатии
- сбор жалоб и анамнеза заболевания;
- консультации смежных специалистов (эндокринолог и терапевт) для оценки уровня контроля над общим заболеваниям и наличия факторов риска, а также для коррекции применяемой терапии;
- оценка функционального состояния глаза – измерение остроты зрения вдаль;
- измерение внутриглазного давления (офтальмотонометрия);
- осмотр, биомикроскопия глаза;
- офтальмоскопия в условиях широкого зрачка (мидриаза).
По показаниям – специализированное дополнительное обследование:
- оценка остроты зрения по специализированной таблице (ETDRS);
- оптическая когерентная томография (ОКТ) и оптическая когерентная томография-ангиография (ОКТ-ангио);
- цветное фотографирование глазного дна (фундус-фото);
- ультразвуковое исследование глаза в режиме B-скан;
- исследование угла передней камеры глаза с помощью контактной линзы по Гольдману или гониоскопа (гониоскопия).
Лечение диабетической ретинопатии
Консервативное лечение
Так как диабетическая ретинопатия является осложнением общего заболевания – сахарного диабета, непосредственное консервативное лечение состоит в достижении оптимального уровня контроля над уровнями глюкозы плазмы крови, гликированного гемоглобина и артериального давления.
Процесс наблюдения и коррекции режима лечения должен быть организован эндокринологом с привлечением всех профильных специалистов (терапевт, офтальмолог, невролог, нефролог и иные). Рекомендовано проведение регулярного диспансерного наблюдения и скрининговых осмотров. Всем пациентам с сахарным диабетом настоятельно рекомендовано прохождение обучения в «школах» пациентов.
Доказанно эффективного консервативного лечения (капли, таблетированные препараты и иное) диабетической ретинопатии НЕ существует.
Лечение диабетического макулярного отека – терапией первой линии является antiVEGF препараты, которые назначаются в виде внутриглазных инъекций.
Лазерное лечение
Всем пациентам с тяжелой непролиферативной, препролиферативной и пролиферативной стадиями диабетической ретинопатии показано проведение панретинальной лазерной коагуляции сетчатки (ПЛКС).
Суть процедуры заключается в «выключении» периферических зон сетчатки с низким и/или дефицитным кровоснабжение из продукции биологически активных молекул, способствующих росту новообразованных сосудов, путем лазерного воздействия.
Хирургическое лечение
С развитием технологий и повышением уровня хирургических навыков перспективным и результативным методом лечения диабетической ретинопатии стала витреоретинальная хирургия (хирургия сетчатки и стекловидного тела).
Данный тип операций показан при пролиферативной диабетической ретинопатии, сопровождающейся осложнениями, при некоторых формах диабетического макулярного отека, при сочетании диабетической ретинопатии с другими заболеваниями сетчатки и стекловидного тела.
Подготовка к операции
После подтверждения диагноза и определения показаний пациент проходит обследование и сдает базовый перечень анализов для уточнения наличия противопоказаний к лечению по состоянию общего здоровья. При отсутствии противопоказаний пациент допускается к хирургическому лечению.
С учетом характера заболевания, рекомендовано проходить лечение в условиях профильного офтальмологического стационара с соблюдением периода послеоперационного наблюдения.
Возможно применение инъекции ингибиторов ангиогенеза за 1,5-2 недели до операции с целью уменьшения риска интраоперационных геморрагических осложнений.
Непосредственно в день операции проводится контрольный осмотр хирурга для оценки примерного объема хирургического лечения.
В день операции пациенту запрещено есть и употреблять жидкость (за исключением глотка воды для употребления препаратов регулярного приема). В день операции, как правило, до ее проведения пациент не принимает таблетированные сахароснижающие препараты и не колет инсулины (обязательно согласовать с лечащим врачом, либо анестезиологом!).
Непосредственно перед операцией пациенту проводят расширение зрачка с помощью специальных капель, обезболивание уколом анестетика за глазное яблоко (ретробульбарная анестезия), а также вводят препараты внутривенно.
Перед операцией проводят обработку глаза и области вокруг него с применением антисептика. Зона операции отграничивается специальной стерильной клеенкой.
Во время операции пациент находится в сознании и поддерживает контакт с хирургом и анестезиологом.
Ход операции
Суть хирургического лечения при диабетической ретинопатии и ее осложнениях состоит в удалении стекловидного тела, а также в устранении изменений, вызванных ретинопатией.
Операция проводится через микропроколы глаза с применением специальной системы клапанных портов. Порты являются полыми, что позволяет проходить внутрь глаза микроинструментом.
Стандартной является схема с установкой 3 портов (по одному для системы компенсации внутриглазного давления, инструмента и осветителя). Также применяется схема с установкой четвертого порта-осветителя, что позволяет оперировать с использованием обеих рук (бимануальная хирургия).
Первым этапом, при наличии показаний, может быть проведено лечение катаракты с заменой помутневшего хрусталика на искусственную интраокулярную линзу (ИОЛ).
После установки портов проводят витрэктомию – удаление стекловидного тела с применением специального внутриглазного инструмента (витреотома). Показано не только удаление центральных отделов стекловидного тела, но и тщательное удаление его периферических отделов.
Далее ход операции определяется наличием и характером осложнений и сопутствующих изменений сетчатки и стекловидного тела. По показаниям и при наличии сопутствующих осложнений, выполняется:
- удаление новообразованных мембран с поверхности сетчатки,
- удаление фиброза и внутренней пограничной мембраны сетчатки,
- устранение отслойки сетчатки,
- коагуляция источников кровотечения и остатков мембран,
- внутриглазная лазеркоагуляция сетчатки.
В ходе все операции проводится тщательный контроль и устранение источников кровотечения.
Операцию завершают замещением удаленного стекловидного тела специальными стерильными веществами (тампонада витреальной полости). В качестве тампонирующих агентов применяют:
- физиологический раствор, или раствор BSS;
- воздух,
- перфторорганические газы (гексафторид серы – SF6, перфторэтан – C2F6, перфторпропан – C3F8),
- силиконовое масло различной вязкости.
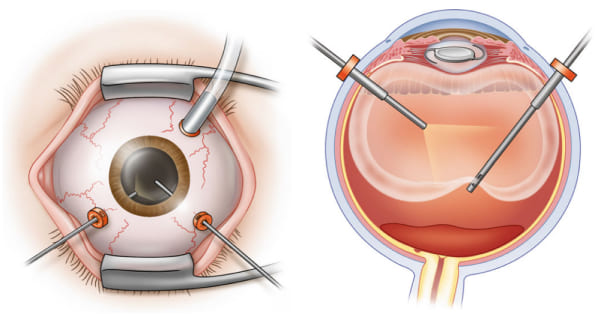
Витрэктомия. Sebag, Jerry, ed. Vitreous: in health and disease. Springer, 2014.
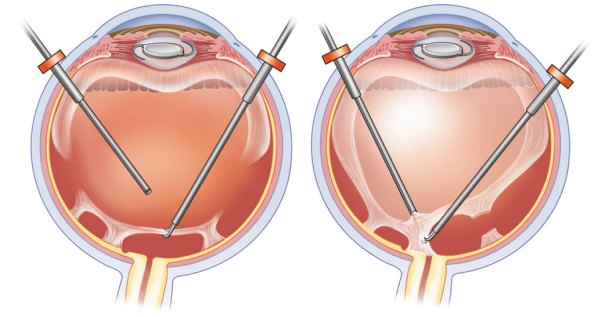
Удаление новообразованных мембран. Sebag, Jerry, ed. Vitreous: in health and disease. Springer, 2014.
После операции
Непосредственно после проведения операции в глаз закапывают антибактериальные препараты для профилактики инфекционных осложнений. Также глаз заклеивают стерильной повязкой-заклейкой.
В зависимости от использованного вида тампонады, может требоваться соблюдение вынужденного положения. Так, при введении в глаз воздуха, газов и силиконового масла в большинстве случаев требуется соблюдения положения «лежа на животе».
В первые несколько дней после операции возможно снижение остроты зрения, что является нормой. К снижению зрения приводят:
- расширение зрачка за счет закапывания капель (расширение зрачка необходимо для проведения полноценного осмотра);
- наличия в глазу взвеси форменных элементов крови (остаточное количество крови в полости стекловидного тела после операции является нормой и рассасывается самостоятельно в течение нескольких дней);
- нахождения в глазу тампонирующих веществ:
- газы и воздух имеют значимо отличающийся показатель преломления, что приводит к оптической невозможности чёткого зрения; по мере их рассасывания и «открытия» макулярной зоны (области сетчатки, обеспечивающей максимальную остроту зрения), четкость и острота зрения возвращаются, при этом в глазу пациент наблюдает эффект «аквариума»;
- силиконовое масло имеет иную оптическую силу и создает условия «дальнозоркости», что снижает четкость и качество изображения.
В случае тампонады силиконовым маслом, у подавляющего большинства пациентов проводится повторное вмешательство с целью его удаления в сроки 1-12 месяцев (чаще через 1 месяц).
В период послеоперационного наблюдение проводятся ежедневные осмотры лечащим врачом и оценка основных зрительных функций и показателей (остроты зрения, внутриглазного давления).
Особенности лечения диабетической ретинопатии в НИИГБ
Преимуществами лечения диабетической ретинопатии в стенах НИИГБ являются:
- опытные и профессиональные специалисты на всех этапах: от наблюдения и диагностики до хирургического лечения;
- современное оснащение: в нашем институте данная операция проводится высококвалифицированными специалистами и может быть выполнена с применением самых новейших технологий в офтальмологии, такими как: система 3D визуализации, интраоперационное ОКТ и использование инструментов калибра 25 и 27 гейдж, а также высокоскоростных витреотомов. Система 3D визуализации включает в себя 55 дюймовый 4K монитор, на который транслируется операционное поле, и поляризованные очки, с помощью которых хирург воспринимает изображение трехмерно и лучше чувствует глубину картинки. За счет этой технологии и качества изображения видны мельчайшие детали во время операции. Зачастую визуализация макулярной зоны до операции невозможна из-за фиброваскулярных мембран, в том числе для диагностики. Интраоперационное ОКТ дает возможность оценить состояние макулярной зоны и принять решение о возможном дополнительном этапе прямо во время операции. Большой выбор современнейших витреоретинальных хирургических систем, а также использование инструментов малого калибра уменьшает операционную травму, приводит к лучшим результатам и более лёгкому восстановлению в послеоперационном периоде. Использование витреотома – инструмент для удаления стекловидного тела, с большим количеством резов (до 20000 резов/мин) снижает его тракционное воздействие на стекловидное тело, что позволяет более плавно выполнять его удаление и более близко и безопасно подходить к сетчатке. За счет перечисленных технологий достигается наиболее прецизионное выполнение операции и снижается риск интраоперационных и послеоперационных осложнений.

Витреоретинальные хирургические системы используемые в НИИГБ. Материалы из архива ФГБНУ «НИИГБ» им. М.М. Краснова.
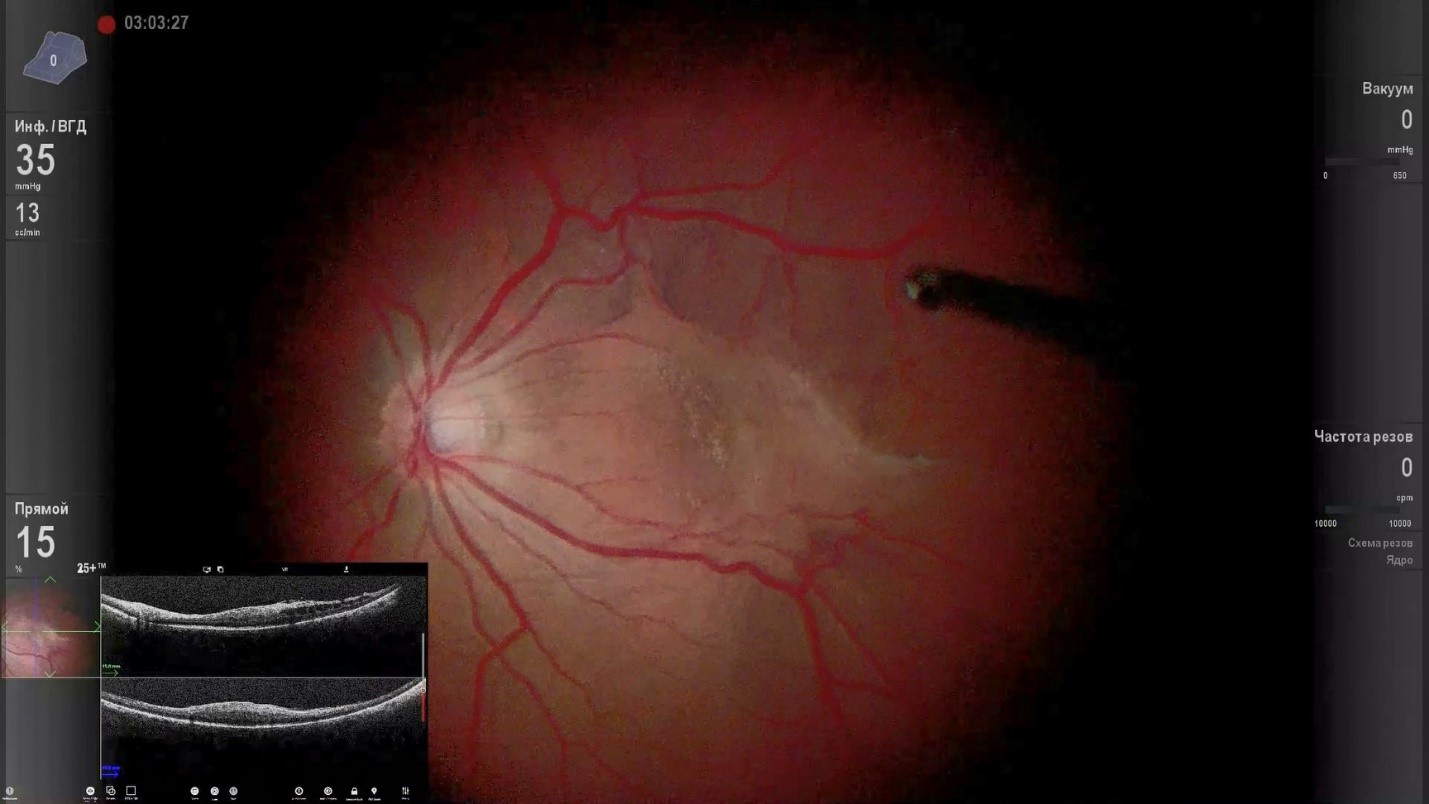
Картина глазного дна, которую хирург видит во время операции. В левом нижнем углу представлено интраоперационое ОКТ. Материалы из архива ФГБНУ «НИИГБ» им. М.М. Краснова.
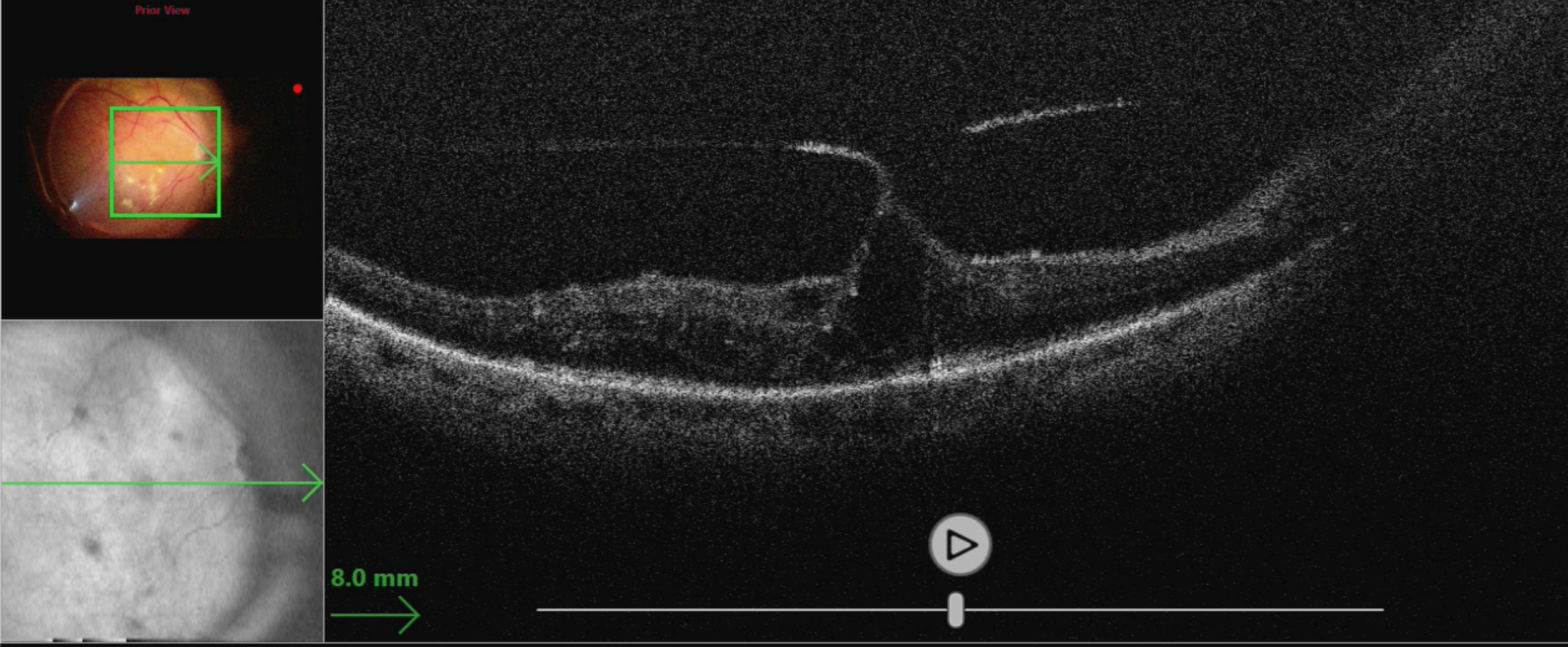
Витреомакулярный тракционный синдром. Интраоперационное ОКТ. Материалы из архива ФГБНУ «НИИГБ» им. М.М. Краснова.
- четко отработанная схема обследования, маршрутизации и лечения: взаимодействие диагностического и лечебного подразделений, ранее выявление осложнений и показаний к хирургии и проведению иных лечебных процедур;
- лечение с применением актуальных и доказанных методик, входящих в российские и мировые клинические рекомендации;
- лечение с высокой безопасностью и эффективностью: слаженная работа анестезиологов и хирургов позволяет проводить операции с высоким уровнем субъективного комфорта для пациента; послеоперационное наблюдение анестезиологов позволяет контролировать общее состояние здоровья и избегать рисков и осложнений;
- возможности проведения комбинированного лечения, а также ранних хирургических вмешательств: опыт хирургов в лечение пациентов с исходно высокой остротой зрения, а также в проведении сочетанных вмешательств по поводу заболеваний сетчатки и катаракты позволяет достигать максимальных функциональных результатов и длительно сохранять их.
Опыт отдела в лечении: выполнено более 5000 ПЛКС и более 3000 витреоретинальных операций по лечению диабетической ретинопатии.
Наиболее часто задаваемые вопросы от пациентов с макулярной патологией
- Что лучше – лазерное лечение, уколы или операция?Для каждого из перечисленных методов есть свой круг показаний, часто они применяются в комбинации для достижения максимальной стабилизации зрения при диабетической ретинопатии. Поэтому мы выбираем, то, что лучше для данного пациента на конкретной стадии заболевания.
- Что делать, чтобы диабетическая ретинопатия не развивалась или не прогрессировала?
Доказано, что высокая степень стабильности уровней глюкозы крови, гликированного гемоглобина и артериального давления, а также контроль над остальными факторами риска позволяет максимально отсрочить появление и прогрессирование диабетической ретинопатии. Важным является регулярное наблюдение и осмотры офтальмологом для своевременного выявления и лечения ретинопатии.
- От чего зависит результат операции? Если я плохо видел до операции, можно ли рассчитывать на улучшение?
Результат операции зависит от состояния глаза и его оболочек, от хирургической техники, наличия осложнений лечения и заболевания. Опыт нашего отдела показывает, что у более чем 80% пациентов удается достичь и поддержать высокий уровень зрения в послеоперационном периоде.
- Какие могут быть осложнения хирургического лечения?Осложнения являются неотъемлемой частью рисков хирургического лечения. Наиболее серьезными из них являются воспалительный процесс внутри глаза (эндофтальмит) и развитие отслойки сетчатки. Эти осложнения крайне редки и требуют максимально быстрого и активного хирургического лечения.Более частыми, но менее тяжелыми осложнениями лечения являются временный подъем внутриглазного давления, кровоизлияние под конъюнктиву, дискомфорт, связанный с наличием послеоперационных швов. Все описанные состояния либо проходят самостоятельно, либо лечатся с применением капель или малоинвазивных процедур.
- Как часто требуется обращаться за помощью с целью наблюдения?В нашем отделе принятой является схема наблюдения через 1, 3 и 6 месяцев после операции, и далее – 1 раз в 3-6 месяцев. При появлении жалоб и осложнений требуется обращаться незамедлительно для оценки состояния глаза и назначения лечения.
Видеоотзывы
Цены
Отзывы
Хочу выразить огромную благодарность Петрачкову Денису Валерьевичу. Врач от Бога! Золотые руки! Спасибо Вам огромное за Ваш профессионализм и за Ваши старания.
Выражаю сердечную благодарность всему коллективу ФГБНУ НИИ глазных болезней имени Краснова. Особенную благодарность врачам-хирургам Алхарки Лайс и Петрачкову Денису Валерьевичу за их доброе отношение и золотые руки. Низкий им поклон.
Низкий поклон Стоюхиной Алевтина Сергеевне и Федорук Наталье Анатольевне! . За высокую квалификацию и прежде всего за неравнодушие к людям, которые пришли за помощью! Эти доктора занимаются своим делом! Во всём такт и уважение! Готовы заниматься тобой пока не поставят правильный диагноз, перепроверяя данные непутевых докторов. Огромное спасибо!!!
Матвеева Т. А находилась в клинике с 26.10-29.10.2021 , была прооперирована с имплантацией эластичной ИОЛ. Хочу выразить огромную благодарность хирургу Алхарки Лайс и лечащему врачу Оя Валентине Михайловне, за то что вернули мне зрение!
Сотрудники отдела
Лицензия на осуществление медицинской деятельности









