Лечение субретинального кровоизлияния
Определение
Субретинальное кровоизлияние (СК) представляет собой скопление крови между слоем фоторецепторов и пигментным эпителием сетчатки (ПЭС)
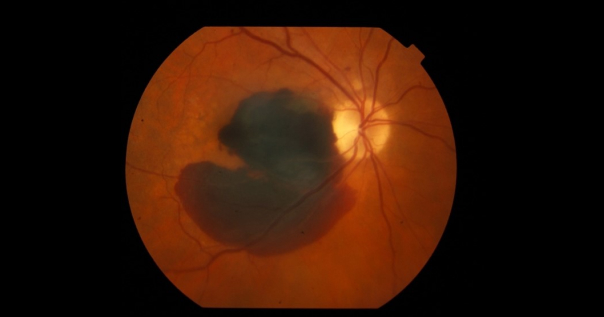
Субретинальное кровоизлияние
Основные причины возникновения субретинального кровоизлияния:
- Субретинальная неоваскулярная мембрана при возрастной макулярной дегенерации сетчатки, при синдроме предположительного глазного гистоплазмоза, при ангиоидных полосах сетчатки;
- Травма глаза;
- Артериальная микроаневризма сетчатки.
Симптомы субретинального кровоизлияния
- резкое снижение остроты зрения;
- наличие темного пятна перед глазом, размеры которого зависят от объема кровоизлияния, цвет пятна может измениться с течением времени;
- метаморфопсии – искажения зрительного восприятия объектов.
Диагностика субретинального кровоизлияния
- определение остроты зрения (визометрия)
- осмотр переднего отрезка глаза (биомикроскопия)
- осмотр глазного дна (офтальмоскопия) – субретинальное кровоизлияние имеет вид темно-багрового субретинального очага различной степени распространенности.
- оптическая когерентная томография (ОКТ) макулярной области — компьютерная технология визуализации срезов ткани, которая позволяет исследовать морфологию тканей с высоким разрешением в режиме реального времени.
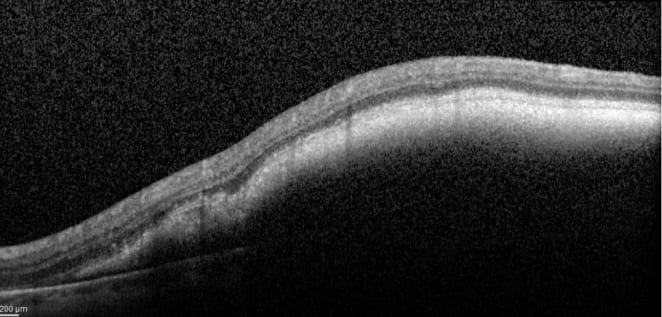
Оптическая когерентная томография макулярной области. Субретинальное кровоизлияние. Материалы из архива ФГБНУ «НИИГБ» им. М.М. Краснова.
Прогноз субретинального кровоизлияния
Неблагоприятный. Даже в случае успешного удаления субретинальной крови, острота зрения может составлять не более 0,1, а у ряда пациентов она продолжает снижаться несмотря на проведенное лечение. Прогноз зависит от причины субретинального кровоизлияния. При возникновении субретинального кровоизлияния из-за разрыва макроаневризмы возможно восстановление высокой остроты зрения с коррекцией. При возникновении субретинального кровоизлияния на фоне возрастной макулярной дегенерации острота зрения, к сожалению, как правило не превышает 0,1
Лечение субретинального кровоизлияния
Лечение необходимо проводить в максимально ранние сроки с момента возникновения субретинального кровоизлияния. Это связано с тем, что функциональное состояние сетчатки ухудшается под воздействием ионов железа, которые образуются при распаде гемоглобина. Они вызывают токсическое поражение палочек и колбочек. Если сгусток находится под сетчаткой длительное время, он вызывает механическое повреждение фоторецепторов. В последующем происходит преобразование фибринового сгустка в фиброзную ткань с формированием рубца. Её функция утрачивается необратимо.
Основной задачей лечения субретинального кровоизлияния является удаление крови из макулярной зоны.
Варианты лечения:
- интравитреальное введение ингибиторов ангиогенеза (при небольших субретинальных кровоизлияниях на фоне возрастной макулярной дегенерации)
- интравитреальное введение фибринолитических препаратов (гемаза) ± ингибиторов ангиогенеза и газовоздушной смеси с целью растворения сгустков крови и смещения разжиженного субретинального содержимого из центральной зоны сетчатки. Пациенту необходимо находиться в положении «вниз лицом», «взгляд в пол» в течение следующих 1-2 дней.
- Витрэктомия с субретинальным введениием фибринолитических препаратов (гемаза) и последующей газовоздушной тампонадой витреальной полости. Применяется при массивных субретинальных кровоизлияниях, либо при малых субретинальных кровоизлияниях сроком давности более 10 дней.
Важным является правильное положение пациента после операции: в течение 20 минут после введения препарата пациент должен лежать на спине, далее в течение 2 часов рекомендовано положение сидя/стоя для дислокации разжиженного субретинального кровоизлияния книзу относительно фовеа, а затем на протяжении суток «лицом вниз», «взгляд в пол».
- При массивном субретинальном кровоизлиянии, выходящим за пределы аркад возможно удаление крови через ретинотомию.
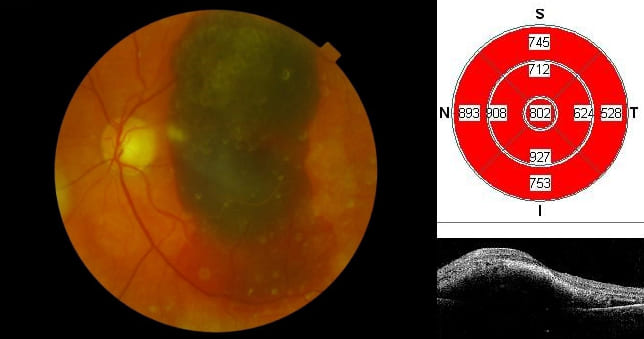

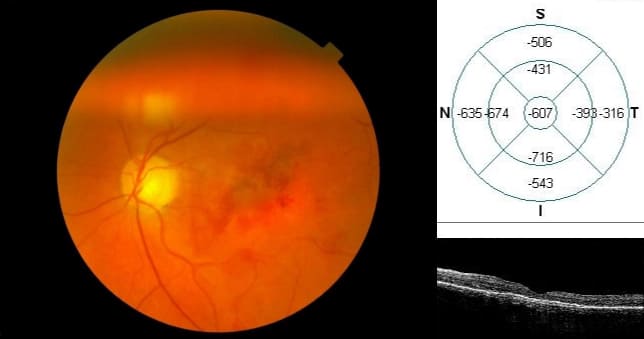
Смещение субретинального кровоизлияния, острота зрения с коррекцией 0,03 до операции. Растворение после хирургического лечения. Острота зрения с коррекцией 0,2. Материалы из архива ФГБНУ «НИИГБ» им. М.М. Краснова.
В нашем институте данная операция проводится высококвалифицированными специалистами и может быть выполнена с применением самых новейших технологий в офтальмологии, такими как: система 3D визуализации, интраоперационное ОКТ и использование инструментов калибра 25 и 27 гейдж, а также высокоскоростных витреотомов. Система 3D визуализации включает в себя 55 дюймовый 4K монитор, на который транслируется операционное поле, и поляризованные очки, с помощью которых хирург воспринимает изображение трехмерно и лучше чувствует глубину картинки. За счет этой технологии и качества изображения видны мельчайшие детали во время операции. Интраоперационное ОКТ дает возможность оценить во время операции есть ли остаточный объем крови под сетчаткой, после ее пневмодислокации, и требуются ли дополнительные манипуляции. Большой выбор современнейших витреоретинальных хирургических систем, а также использование инструментов малого калибра уменьшает операционную травму, приводит к лучшим результатам и более лёгкому восстановлению в послеоперационном периоде. Использование витреотома – инструмент для удаления стекловидного тела, с большим количеством резов (до 20000 резов/мин) снижает его тракционное воздействие на стекловидное тело, что позволяет более плавно выполнять его удаление и более близко и безопасно подходить к сетчатке.
За счет перечисленных технологий достигается наиболее прецизионное выполнение операции и снижается риск интраоперационных и послеоперационных осложнений.

Витреоретинальные хирургические системы используемые в НИИГБ. Материалы из архива ФГБНУ «НИИГБ» им. М.М. Краснова.
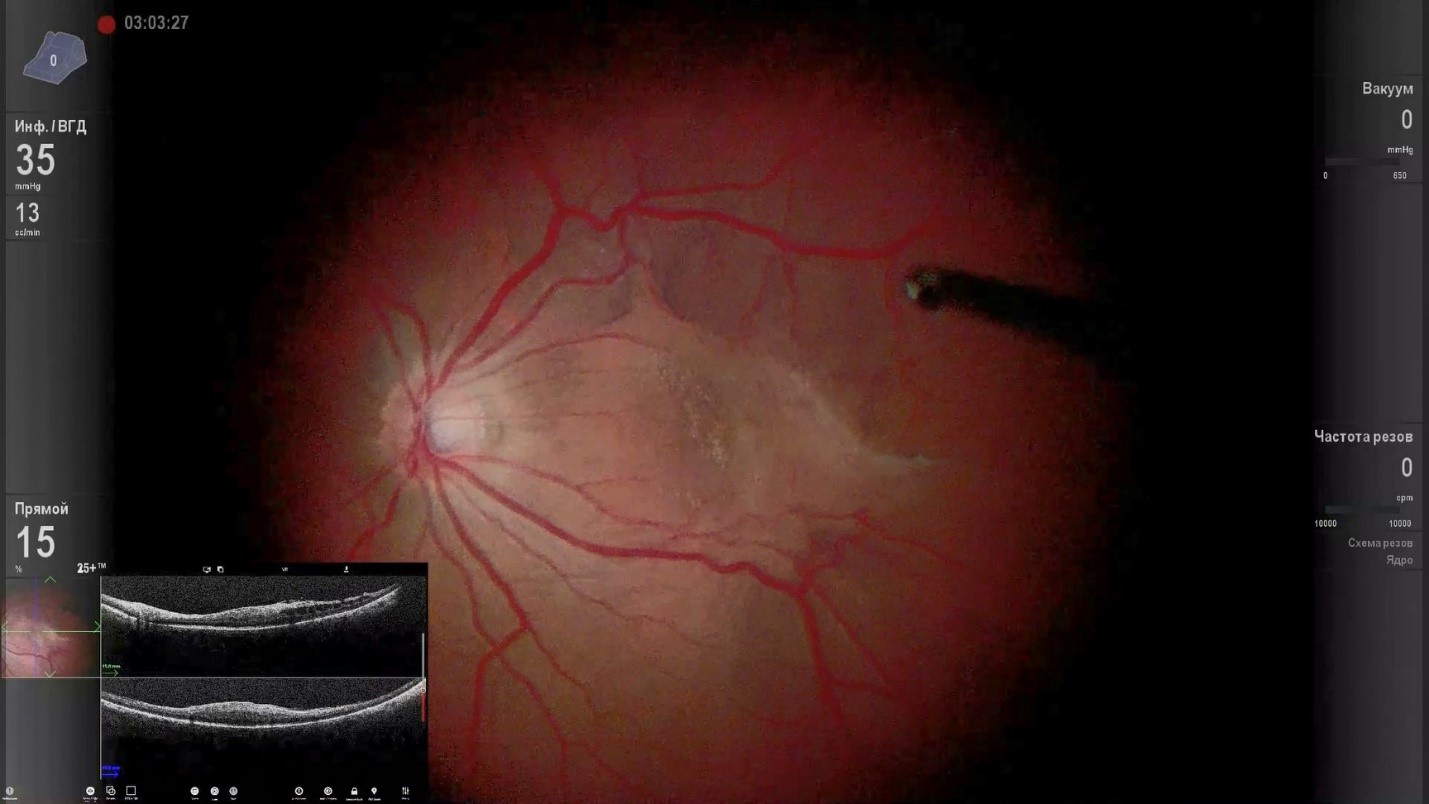
Картина глазного дна, которую хирург видит во время операции. В левом нижнем углу представлено интраоперационое ОКТ. Материалы из архива ФГБНУ «НИИГБ» им. М.М. Краснова
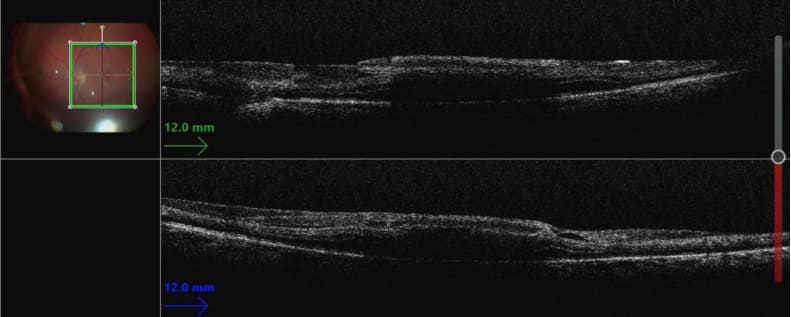
Субретинальное кровоизлияние. Интраоперационное ОКТ. Материалы из архива ФГБНУ «НИИГБ» им. М.М. Краснова.
До и после витреоретинального хирургического вмешательства
Инстилляции в конъюнктивальную полость противомикробных препаратов, противовоспалительных препаратов (включая глюкокортикостероиды и нестероидные противовоспалительные препараты), динамическое наблюдение через 1 неделю, 1 месяц, 6 и 12 месяцев после операции.
Пациенту на заметку
- Необходимо немедленного обратиться к офтальмологу при появлении таких симптомов, как увеличение плавающих помутнений, изменения поля зрения или снижение остроты зрения.
- Путешествия самолетом, подъем на большую высоту, общий наркоз с применением закиси азота должны быть исключены до полного окончания газовой тампонады.
- Прогноз по улучшению остроты зрения после операции зависит от давности кровоизлияния и длительности нахождения крови под сетчаткой.
Наиболее часто задаваемые вопросы от пациентов с макулярной патологией
1. Сколько по времени длится операция по поводу макулярной патологии?
Средняя продолжительность операции составляет 25-30 мин)
2. Какая анестезия применяется во время операции?
Проводится комбинированная внутривенная и ретробульбарная анестезия, при которой пациент находится в сознании, болевые ощущения отсутствуют, но сохраняются тактильные (ощущаются прикосновения)
3. Каким транспортом можно передвигаться после операции?
Передвигаться возможно на любом виде транспорта. Однако при газовоздушной тампонаде нельзя летать самолетом на протяжении 3-4 недель после операции, пока газ не резорбируется.
4. Какие перспективы на улучшение зрения после операции?
Основная задача восстановить нормальную анатомию макулярной зоны с предотвращением, приостановлением дальнейшего снижения остроты зрения. Зрение после операции может улучшиться, однако это зависит от ряда факторов: длительности существования заболевания, его размеров, возраста пациента, наличия сопутствующих заболеваний
5. Пройдут ли искажения изображений после операции?
Основная цель операции – стабилизация зрительных функций. Наиболее вероятно искажения сохранятся, но точно не будут усиливаться, и со временем могут уменьшиться.
6. В повседневной жизни я не замечаю искажения, но изменения сетчатки у меня есть. Надо ли оперироваться?
Нет. Если зрительные функции стабильны и незначительные искажения не снижают качество жизни, то в таком случае мы наблюдаем пациента с периодичностью 6-12 месяцев и отслеживаем динамику изменений как остроты зрения, так и изменений на снимках ОКТ.
7. Как долго будет идти восстановление после операции?
Требуется около нескольких месяцев, в каждом случае индивидуально
8. Возможно ли повторное развитие заболевания после оперативного лечения?
При сквозном макулярном разрыве возможно, так как случаются рецидивы.
Видеоотзывы
Цены
Отзывы
Хочу выразить огромную благодарность Петрачкову Денису Валерьевичу. Врач от Бога! Золотые руки! Спасибо Вам огромное за Ваш профессионализм и за Ваши старания.
Выражаю сердечную благодарность всему коллективу ФГБНУ НИИ глазных болезней имени Краснова. Особенную благодарность врачам-хирургам Алхарки Лайс и Петрачкову Денису Валерьевичу за их доброе отношение и золотые руки. Низкий им поклон.
Низкий поклон Стоюхиной Алевтина Сергеевне и Федорук Наталье Анатольевне! . За высокую квалификацию и прежде всего за неравнодушие к людям, которые пришли за помощью! Эти доктора занимаются своим делом! Во всём такт и уважение! Готовы заниматься тобой пока не поставят правильный диагноз, перепроверяя данные непутевых докторов. Огромное спасибо!!!
Матвеева Т. А находилась в клинике с 26.10-29.10.2021 , была прооперирована с имплантацией эластичной ИОЛ. Хочу выразить огромную благодарность хирургу Алхарки Лайс и лечащему врачу Оя Валентине Михайловне, за то что вернули мне зрение!
Сотрудники отдела
Лицензия на осуществление медицинской деятельности









